こんにちは、消化器内科医のべっちょむです。
これまで癌やポリープの説明の際に、何げなく生検や切除という用語を使ってきましたがどういう違いがあるの?切除ってどうやってするの?入院しないといけない?
など、疑問をお持ちの方もいらっしゃると思います。
そこで、今回は生検と切除の違い、切除の方法について解説していきたいと思います!
この記事を書いた人

べっちょむ先生
資格:内科専門医、消化器病専門医、消化器内視鏡専門医、肝臓専門医。FP2級、簿記3級。
消化器内科を専門とし、病気だけでなく患者さんを幅広く診れる医師でありたいという思いから、2024年4月から訪問診療を行っています。
一児の父。映画鑑賞と温泉が至福の時。ゴルフとキックボクシングもやってます。
1 生検
「生検」とは、診断を目的として小さな組織をつまんでとって顕微鏡の検査で調べることです。
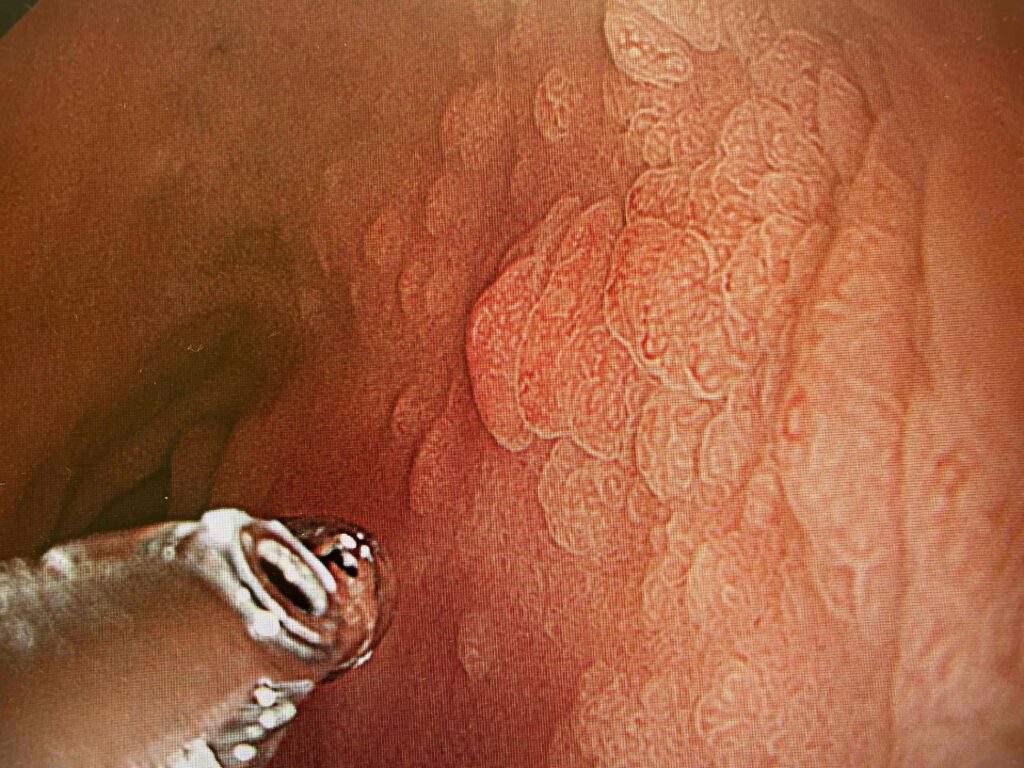
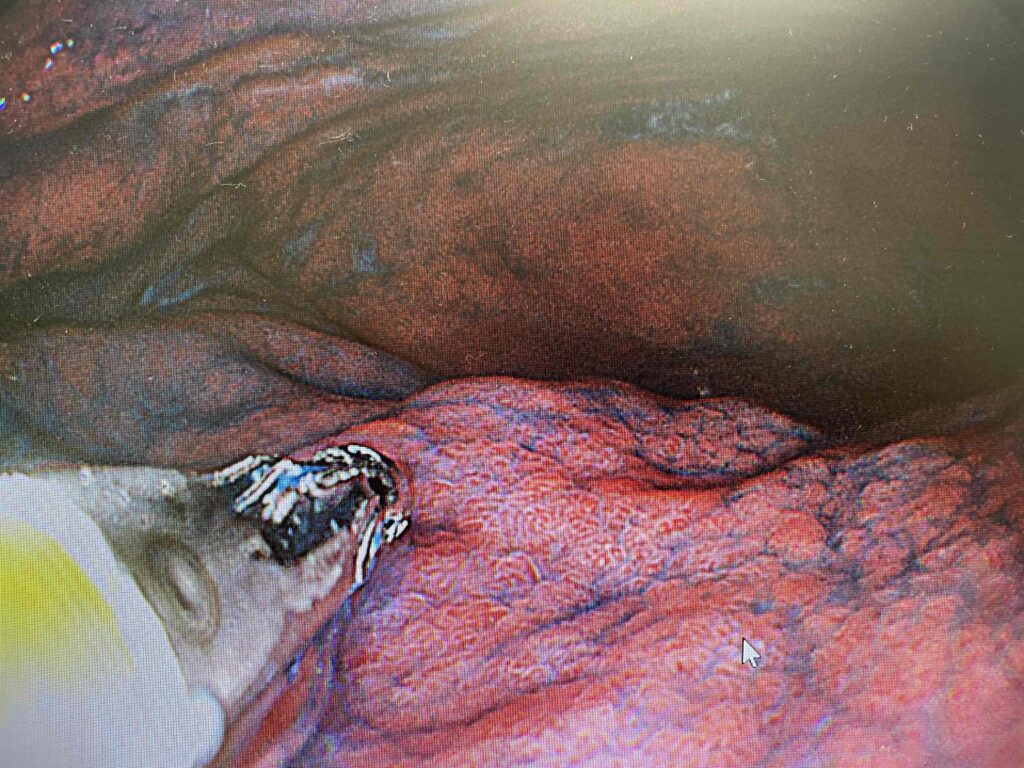
このように2㎜くらいの大きさの鉗子(かんし:組織をつまむための棒状の器具)で組織をつまみ取ります。
胃癌や大腸癌、ポリープなど内視鏡での見た目で判断できることが多いです(これを内視鏡診断といいます)。ですが、実際には判断に迷う場合が少なからずあること、癌であれば手術や化学療法など治療を行う前に確定診断しておく必要がありそのために病理検査が必要となります。

胃癌だと思って生検したら悪性リンパ腫だったということもあります。
治療方法が全く異なるので病理検査で診断確定してから治療することが大事ですね。
合併症
生検した後は少量の出血はありますがほとんどは自然に止まります。
血液サラサラ薬を内服中の場合でも1剤であれば、出血よりも塞栓(心筋梗塞や脳梗塞など)の発症リスクの方が重要視されており基本的には内服継続で生検可となっています。



生検では血液サラサラ薬の内服の有無に関わらず、胃では0.002%、大腸では0.09%に出血を合併すると言われています。
・ただし、血液サラサラ薬を2剤以上内服している場合はできれば1剤まで休薬して検査する方が望ましいです。
・血液サラサラ薬のうち、ワーファリンのみサラサラの程度を血液検査で測定することができ、検査1週間以内にPT-INRという値を測定しておく必要があります(PT-INR:3以上なら生検不可)。
2 切除
次に切除について、
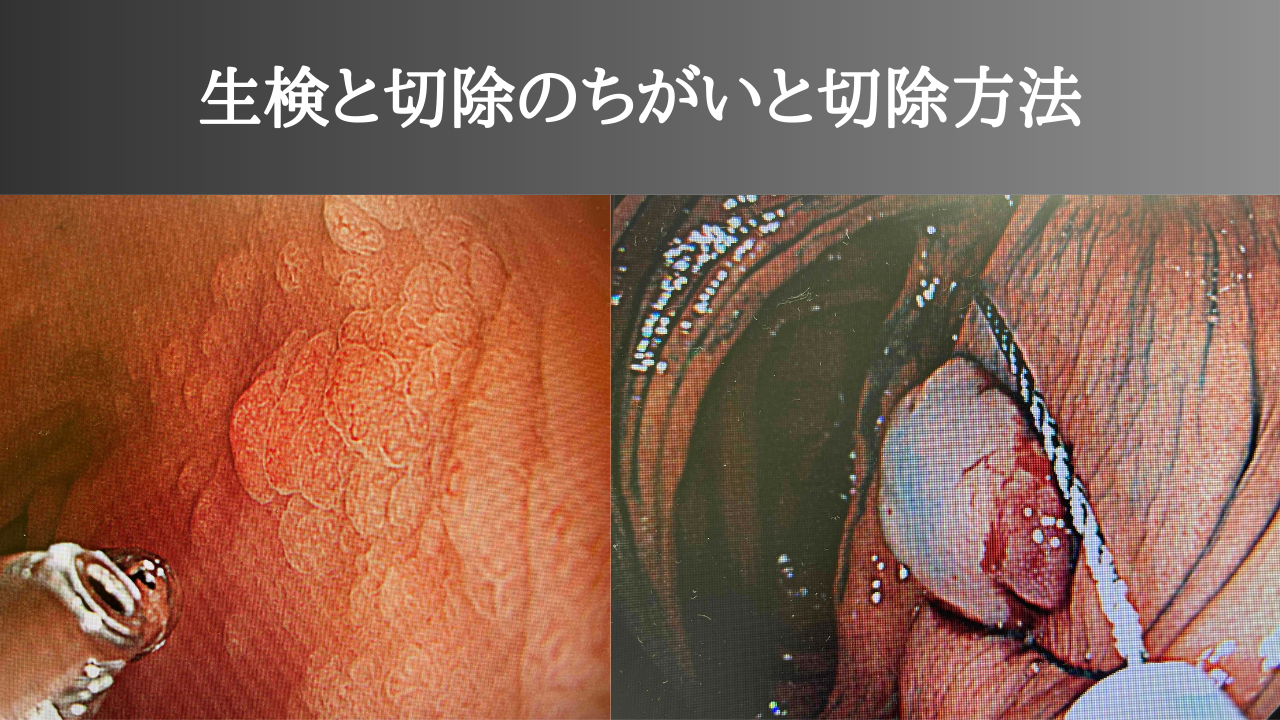
「切除」は治療を目的として病変を根こそぎ取ってしまうことです。
ひとことに切除と言っても、スネア(輪っか)をかけてちぎり取る方法(CSP:コールドスネアポリペクトミー)やポリープの下に水を入れて浮かび上がらせてからスネアに通電を加えて切除する方法(EMR:内視鏡的粘膜切除術)、スネアに入りきらない大きさで剥ぎ取るようにして切除する方法(ESD:内視鏡的粘膜下層剥離術)などがあります。
①CSP(コールドスネアポリペクトミー)
大腸や十二指腸の小さなポリープに対して行われることが多い方法で、スネア(輪っか)をかけて絞めるようにしてちぎり取る方法です(胃は壁が厚いため通電して切除を行います)。具体的には10㎜未満のポリープで見た目(内視鏡診断)で癌が疑わしくない場合に行います。切除した直後には多少出血しますがほとんどの場合は自然に止まります。また、穿孔のリスクはありません。出血や穿孔のリスクが少ない一方で、通電しない分切除した断端が不明瞭となることが多く、癌の場合はしっかり取りきれたかどうかの判断が十分にできなくなるため疑わしい場合は次のEMRを行います。日帰りで行う施設が多いです。



5㎜程の小さい病変でも表面が陥凹しているなど癌の可能性が少しでも疑われる場合にはCSPは行いません。「10㎜以下」というのも10㎜以上のポリープでは癌のリスクが高くなるためです。
メリット
・出血や穿孔のリスクが低い。日帰りで可能。
デメリット
・癌が疑われる場合は適応外。
②EMR(内視鏡的粘膜切除術)
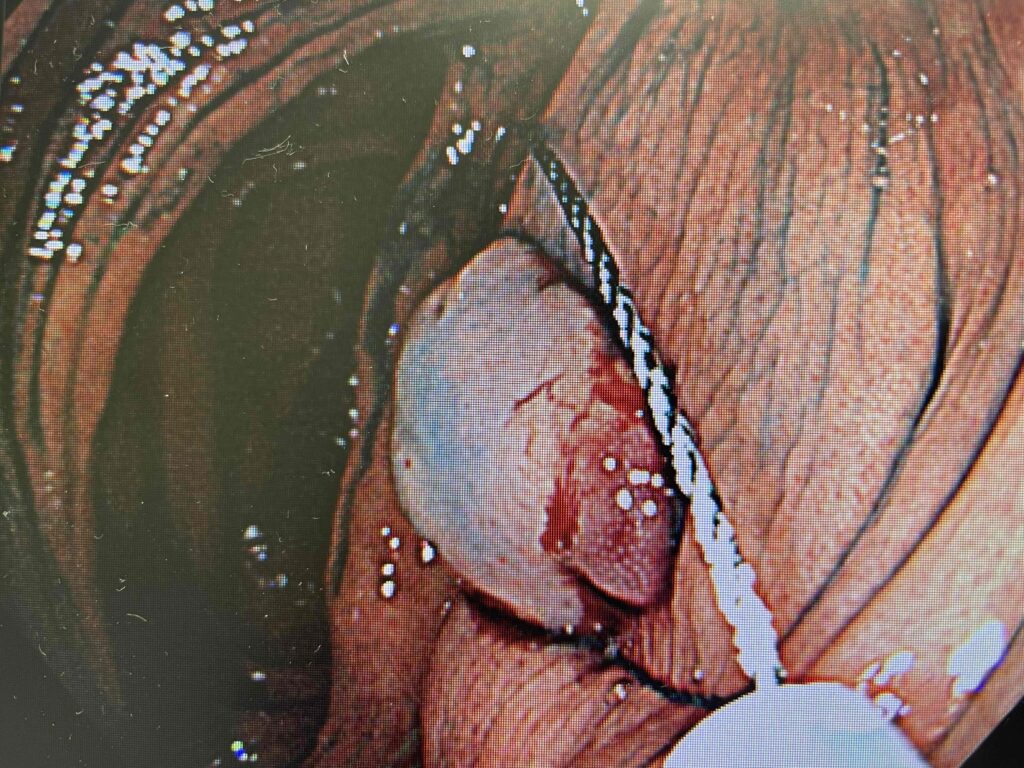

大腸EMR
病変の下に水を入れて(局注といいます)浮かび上がらせた状態にして、スネアをかけて通電して切除する方法です。大腸では10㎜以上のポリープや癌が疑わしい場合に行います。通電するため、熱の影響で脆弱な組織が脱落して穿孔を起こしたり出血するリスクがあります。穿孔や出血は翌日以降に起こる場合もあります。一方で通電するため切除した断端が焼灼範囲に入るためCSPと比較して断端陰性の判断がしやすく、癌が疑わしい場合には適しています。合併症の可能性があるため、念のため短期入院で行う施設が多いです。
メリット
・癌が疑われる場合でも可能。
デメリット
・出血や穿孔のリスクがある。
・短期ではあるが入院で行うことが多い。
③ESD(内視鏡的粘膜下層剥離術)
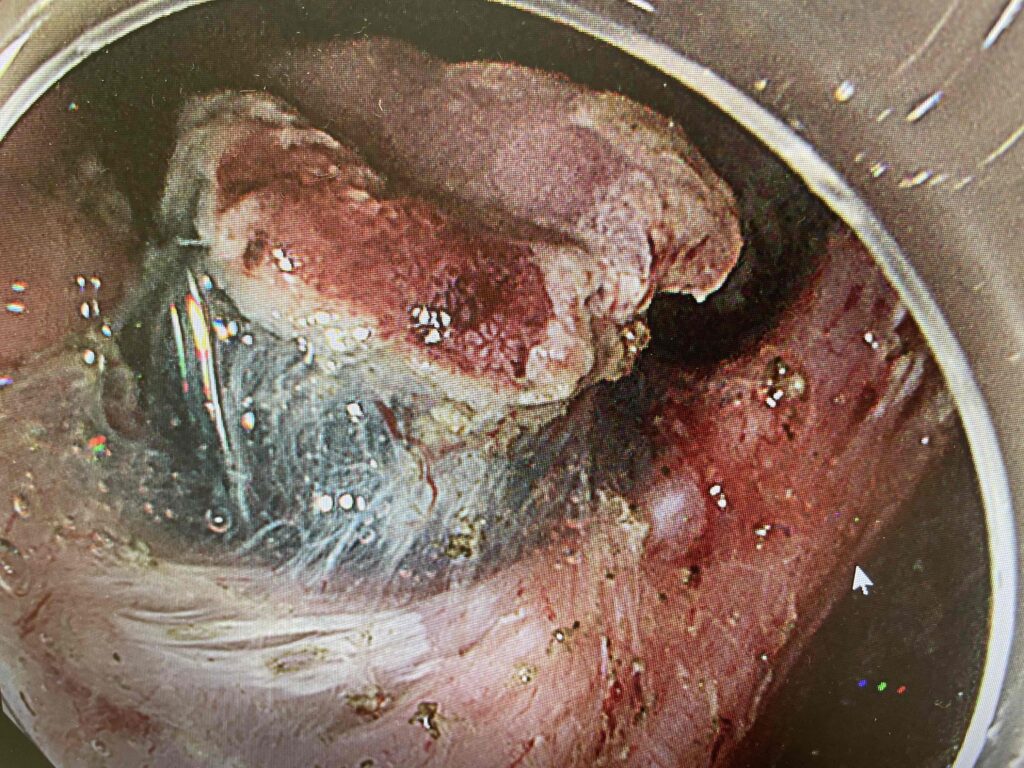

胃ESD
EMRと同様に局注してから通電して切除するのですが、スネアで一括して切除するのではなく剥いで取るようにして切除します。大腸ではスネアにかからないような20㎜以上の早期大腸癌に適応となり、早期の胃癌や食道癌、十二指腸癌でも用いられます(適応は臓器によって異なります)。広範囲の病変の切除が可能である反面、難易度が高く穿孔や出血のリスクもEMRより高くなります。少なくとも1週間程度の入院を要します。
メリット
・広範囲の癌の切除が可能。
デメリット
・出血や穿孔のリスクがある。
・少なくとも1週間程度の入院を要する。
3 まとめ
生検と切除の違い、切除の方法について3種類解説しました。
基本的に生検で診断をつけてから切除しますが、大腸ではポリープの数が多いことがあり生検をせずにいきなり切除することが多いです(診断を兼ねた治療となり診断的治療といいます)。
また、癌が深くまで浸潤している場合には切除しても追加で手術が必要になるため、内視鏡で見て明らかに深い場合は内視鏡での切除はせずに外科的手術で切除します(判断が微妙な場合には、追加で手術となる可能性を患者さんに伝えた上で、まず内視鏡で切除して病理検査の結果次第で追加の手術を要するかどうか判断することが多いです)。
少し専門的なところもありましたが、生検と切除の違いや切除方法の種類があることを大体の内容でもいいので理解して頂ければと思います。
次回は、大腸ポリープについて解説したいと思います!
コメント